โรคข้อเข่าเสื่อม (Knee Ostoearthritis) เป็นโรคที่มีกระบวนการเกิดพยาธิสภาพของข้อโดยไม่มีอาการอักเสบเป็นลักษณะของการสึกหรอร่วมกับความพยายามของร่างกายที่จะซ่อมแซมความสึกหรอที่เกิดขึ้น แต่อัตราการซ่อมแซมไม่ทันต่ออัตราการสึกหรอ เป็นผลให้มีการเปลี่ยนแปลงต่อสภาพของข้อเข่าทำให้ไม่สามารถทำงานได้ดีดัง เดิม โดยเฉพาะในผู้สูงอายุซึ่งร่างกายมีความเสื่อมตามอายุขัยอยู่แล้ว การเสื่อมของข้อเข่ายิ่งมีผลกระทบต่อทั้งร่างกายและจิตใจของผู้สูงอายุที่ เป็นโรคนี้
ข้อเข่าเป็นข้อที่ใหญ่ที่สุดในร่างกาย ข้อเข่าประกอบด้วยกระดูก 3 ส่วน คือ ส่วนที่ 1 คือ กระดูกหน้าแข้ง (Tibia) ส่วนปลายบนที่แบนกว้าง ส่วนที่ 2 คือ กระดูกต้นขา (Femur) ส่วนปลายล่างที่เป็นส่วนต่อ และส่วนที่ 3 กระดูกสะบ้าที่รวมเป็นข้อเข่า ผิวสัมผัสบริเวณผิวหน้าของกระดูกต้นขาจะเป็นข้อสะบ้า (Patellofemeral) ช่วงระหว่างปลายกระดูกหน้าแข้ง และปลายกระดูกต้นขาจะมีกระดูกอ่อนหุ้ม เรียกว่า กระดูกอ่อนผิวข้อ (Articular cartilage) มีลักษณะมันเรียบ ลื่น และสีขาวใส ทำหน้าที่ทำให้เกิดการเคลื่อนไหว รับ และถ่ายทอดน้ำหนักจากปลายกระดูกข้อหนึ่งไปยังอีกกระดูกหนึ่ง
ข้อเข่าเป็นข้อที่อยู่ตรงกลางของขา ต้องรับน้ำหนักมาก มีลักษณะการเคลื่อนไหวแบบบานพับ (Hinge joint) ร่วมกับการบิดหมุน (Rotation) ภายในข้อขณะที่มีการเหยียด (Extension) ของข้อเข่าจากการทำงานของกล้ามเนื้อควอทไดรเซ็บส์ (Quadriceps) และเนื่องจากการเคลื่อนไหวของข้อเข่าในลักษณะดังกล่าวจึงทำให้เกิดการเสื่อม และอักเสบได้ง่าย
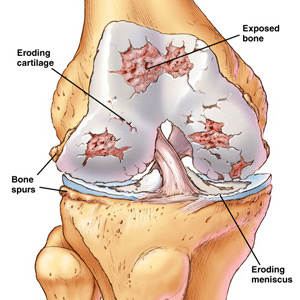
ลักษณะการเกิดโรคของข้อเข่าเสื่อมจะเกิดบริเวณผิวกระดูกอ่อนของข้อเป็นหลัก ในระยะแรกมักเกิดบางส่วนของกระดูกอ่อน โดยเฉพาะจุดที่รับน้ำหนักมากที่สุด การเสื่อมสภาพของผิวกระดูกอ่อนเกิดจากหลายปัจจัย เช่น น้ำหนักตัวที่มากเกินไป กระดูกอ่อนถูกกดหรือถูกใช้งานมากเกินไป ทำให้กระดูกอ่อนเปลี่ยนสภาพ กลายเป็นสีเหลือง และสีน้ำตาลขุ่น ผิวไม่เรียบและนิ่ม กระดูกอ่อนอาจหลุดร่อนออกจนเห็นเนื้อกระดูกใต้กระดูกอ่อน นอกจากนี้ ถ้ามีเศษกระดูกอ่อนหลุดออกมาในสารน้ำหล่อข้อจะทำให้ผิวข้อ (Synovial membrane) เกิดการอักเสบขึ้นได้ และใต้บริเวณกระดูกอ่อนที่มีการเปลี่ยนแปลงดังกล่าวจะมีการสร้างกระดูกใหม่เกิดขึ้น และมีเดือยกระดูก (Osteophyte) เกิดขึ้นที่ขอบของข้อ ซึ่งเกิดจากความพยายามของร่างกายในการซ่อมแซมเกิดถุงน้ำซึ่งเกิดจากน้ำหล่อ เลี้ยงข้อ (Synovial fluid) ที่จำนวนมากขึ้นจากการอักเสบที่เกิดขึ้นบนชั้นของกระดูกอ่อนใต้ผิวข้อ ต่อมาเมื่อกระดูกอ่อนเสื่อมมากขึ้นจะมีการทำลายไปถึงกระดูกแข็งที่อยู่ใต้ กระดูกอ่อน การอักเสบของผิวข้อ (Synovial membrane) ดังกล่าวจะเกิดในระยะที่โรคเป็นมากแล้วและมีการหดรั้ง (Contracture) เกิดขึ้นร่วมด้วยทำให้เกิดความพิการของข้อได้นอกจากนี้ยังเกิดการเปลี่ยน แปลงที่ส่วนอื่นของข้อได้อีก ไม่ว่าจะเป็นแคปซูลที่หุ้มข้อหนาขึ้นโดยเฉพาะในรายที่โรคดำเนินไปมาก กระดูกอ่อนผิวข้อหลุดร่อนหายไปหมด เหลือแต่กระดูกที่มีลักษณะเป็นมันเลี่ยน (Eburnation) เนื่องจากผิวกระดูกซึ่งไม่มีกระดูกอ่อนคลุมจะขัดสีกันในขณะเคลื่อนไหวข้อทำ ให้เกิดอาการเจ็บปวดของข้อเข่าขึ้น และถ้ายังคงไม่มีการชะลอความเสื่อมก็จะเกิดความพิการในที่สุด
ชนิดของข้อเข่าเสื่อม
1. โรคข้อเข่าเสื่อมปฐมภูมิ (Primary knee osteoarthritis) ไม่มีความผิดปกติมาก่อน แต่สัมพันธ์กับปัจจัย เช่น อายุที่เพิ่มขึ้น ความอ้วนและการใช้งานของข้อเข่า
2. โรคข้อเข่าเสื่อมทุติยภูมิ (Secondary knee osteoarthritis) เกิดจากมีความผิดปกติของกระดูกและข้อแต่กำเนิด ได้รับบาดเจ็บบริเวณผิวข้อ (Trauma) การอักเสบของโครงสร้างภายในข้อ ข้อไม่มีความมั่นคง
ข้อเข่าเสื่อมจะมีพยาธิสภาพเริ่มที่กระดูกอ่อนผิวข้อ (Articular cartilage) ซึ่งในระยะแรกของการเปลี่ยนแปลงจะมีโปรตีโอไกลแคน (Proteoglycan)จำนวนลดลง ทำให้กระดูกอ่อนมีการอ่อนตัว และสูญเสียความยืดหยุ่น ผิวข้อทนต่อแรงได้น้อยลงกระดูกอ่อนผิวข้อจะเปลี่ยนเป็นสีเหลืองขุ่น ผิวข้อไม่เรียบ เกิดการแตกเป็นร่อง หรือกระดูกอ่อนหลุดล่อนออก เมื่อกระดูกอ่อนผิวข้อสึกกร่อนไป จะทำให้ข้อเสียความมั่นคง และมีการกระตุ้นเซลล์ของกระดูกอ่อน (Chondrocyte) ที่อยู่รอบๆข้อ และกระดูกอ่อนจะงอกขึ้นมาตามขอบของกระดูกอ่อนผิวข้อ ทำให้ขัดขวางการเคลื่อนไหวของข้อ และเมื่อกระดูกอ่อนมีผิวข้อไม่เรียบ ความสามารถในการกระจายแรงของข้อตามปกติจึงเปลี่ยนไป ส่งผลให้มีอาการปวดขึ้น ส่วนอาการข้อฝืดเกิดจากเยื่อบุข้อหลั่งน้ำเลี้ยงข้อมากขึ้น ซึ่งน้ำเลี้ยงข้อมีไฮอะลูโรเนท (Hyalrulonate) มากผิดปกติทำให้เกิดความหนืดสูง ประกอบกับถุงหุ้มข้อหนาขึ้นและหดแคบ ผลที่ตามมาคือข้อฝืด และการเคลื่อนไหวได้ลดลง
ปัจจัยเสี่ยง (Risk factors)
1. อายุ เป็นองค์ประกอบที่สำคัญที่สุด เพราะสัมพันธ์กับกระบวนการของการเสื่อมสภาพ
ของร่างกายมีความสัมพันธ์ทางตรงกับอุบัติการณ์โรคข้อเข่าเสื่อม โดยเมื่ออายุมากขึ้นกระดูกอ่อนผิวข้อมีความทนต่อแรงกดลดลงตามลำดับร่างกาย ไม่สามารถจัดให้มีแรงผ่านของข้อเข่าได้อย่างถูกต้องเหมาะสม เกิดแรงหรือน้ำหนักที่ผ่านข้อที่ลงที่จุดใดจุดหนึ่งมากเกินไป ซึ่งเป็นผลมาจากการเปลี่ยนแปลงของสารที่อยู่ในกระดูกอ่อนผิวข้อ เช่น โปรตีนโอกลัยแคน คอลลาเจนและการทำงานของเซลล์กระดูกอ่อน (Chondrocyte cells) นอกจากนี้เมื่ออายุมากขึ้นประสาทส่วนปลายทำงานลดลงและสูญเสียประสิทธิภาพของ การทำงาน
2. ความอ้วน ทำให้เกิดแรงกดที่กระทำซ้ำๆกันทุกวันเพิ่มมากขึ้นจากท่าทางต่าง ๆ ใน
ชีวิตประจำวัน ซึ่งโดยปกติแล้วการเดินแต่ละครั้งน้ำหนักจะลงที่เข่า 2-3 เท่าของน้ำหนักตัว ดังนั้นยิ่งมีน้ำหนักตัวมาก แรงกดต่อข้อเข่าก็จะยิ่งมีมากขึ้นทำให้ข้อที่รับน้ำหนักเกิดโรคข้อเข่า เสื่อมได้เร็วกว่าปกติ
3. เพศ โรคข้อเข่าเสื่อมในเพศหญิงจะมีความรุนแรงได้มากกว่าเพศชายถึง 2 เท่าเนื่องจาก
ขาดฮอร์โมนเอสโตรเจนซึ่งเป็นตัวป้องกันความเสื่อมของกระดูกอ่อนผิวข้อ โดยเฉพาะในภาวะ
หมดประจำเดือนจะยิ่งทำให้เพศหญิงวัยหมดประจำเดือนเกิดข้อเข่าเสื่อมได้ ง่ายกว่าปกติ นอกจากนี้ลักษณะของยีนในโครโมโซมเพศหญิงยังเป็นยีนที่ส่งเสริมให้ข้อมีการ เสื่อมมากขึ้น
4. พันธุกรรม และโรคเมตาโบลิซึม โรคข้อเข่าเสื่อมพบบ่อยในรายที่มีการเปลี่ยนแปลง ใน
ส่วนของโครงสร้างกระดูกอ่อนผิวข้อ (Cartilage matrix) ผู้ป่วยที่เป็นโรคมีผลึกไปฝังตัวในกระดูกอ่อนผิวข้อ ได้แก่ โรคเก๊าท์ ฮีโมโครมาโตซีส (Hemochromatosis) โรควิลสัน (Wilson’s disease) และโรคข้อจากโอโครโนทิส (Ochronotis arthropathy) ซึ่งโรคเหล่านี้ส่งผลทำให้กระดูกอ่อนผิวข้อแข็งขึ้นกว่าปกติ ทำให้รับการส่งแรงที่มากระทบเพิ่มมากกว่าผู้ที่ไม่มีการเกิดผลึกจึงเกิดโรค ข้อเสื่อมได้เร็วขึ้น
5. การได้รับบาดเจ็บของข้อ (Truama)ในรายที่มีกระดูกหักหรือการบาดเจ็บอันมีผลต่อการ
เคลื่อนไหวของข้อซ้ำๆหลายครั้งโดยไม่ได้รับการรักษาอย่างถูกต้อง ผลสุดท้ายจะทำให้เกิดโรคข้อเสื่อมได้เร็วมากขึ้นจากการเสื่อมตามธรรมชาติ เช่น การที่ลูกสะบ้าเคลื่อนหลุดจากตำแหน่งบ่อยๆการมีแรงกระทำซ้ำแล้วซ้ำเล่าจะมี ผลต่อข้อ ทำให้มีการแข็งขึ้นของกระดูกของกระดูกที่อยู่ใต้ต่อกระดูกอ่อน (Subchondral bone) และมีผลต่อการฉีกขาดเสียหายของกระดูกอ่อนผิวข้อมากขึ้น มีการทำลายของโครงสร้างของกระดูกอ่อนและทำให้การกระจายแรงที่ผ่านข้อเสียไป ขณะเดียวกันกระดูกที่อยู่ใต้ต่อกระดูกอ่อนก็จะมีการแตกหักแบบเล็กๆ ขบวนการซ่อมแซมของร่างกาย ได้แก่ การสร้างกระดูกมาแทนที่ (Callusformation) และจัดตัวใหม่ของกระดูกภายหลังกระดูกหัก(Remodeling) ผลการซ่อมแซมใหม่ทำให้กระดูกแข็งขึ้นทำให้การกระจายของแรงก็จะแย่ไปด้วยจะมี ผลให้แรงลงที่จุดใดจุดหนึ่งมากเกินกว่าปกติและทำให้เกิดโรคข้อเสื่อม
อาการโรคข้อเข่าเสื่อม
1. อาการปวดข้อ ระยะ แรกปวดข้อเกิดภายหลังใช้ข้อมากกว่าปกติ มักบอกตำแหน่งของอาการปวดได้ไม่แน่นอน และมักเป็นข้างใดข้างหนึ่งก่อน เช่น ผู้ป่วยเริ่มเป็นข้อเข่าเสื่อมข้อขวาก่อน ถ้าไม่ได้รับการแก้ไขหรือไม่ได้รับการดูแลรักษาที่ถูกต้อง ช่วงที่ยังคงมีอาการปวดข้อเข่าขวาอยู่ จะทำให้ผู้ป่วยลดการใช้งานข้อเข่าขวา ทำให้ต้องใช้งานข้อเข่าซ้ายมากขึ้น ก็จะเกิดอาการปวดจากโรคข้อเข่าซ้ายเสื่อม อาการปวดจะดีขึ้นหรือหายเมื่อได้พักข้อ ถ้าเป็นมากขึ้นจะมีอาการปวดข้อเวลาใช้ข้อเพียงเล็กน้อยและถ้าเป็นมากขึ้นอีก จะปวดเวลาหยุดพักข้อ อาการปวดข้อเกิดจากโครงสร้างที่อยู่ในข้อ หรือรอบข้อ เช่น เยื่อบุข้อ เอ็นยึดข้อ ปลายกระดูกที่มีพยาธิสภาพเยื่อ บุกระดูกกล้ามเนื้อ เยื่อหุ้มข้ออันเป็นผลจากการกระทบกระแทกหรือผลึกทำให้เกิดการอักเสบ อาการปวดข้อมักสัมพันธ์กับการใช้งาน
2. ข้อฝืดแข็ง (Localized Stiffness) เป็นอาการที่พบได้บ่อย เกิดภายหลังพักข้อเป็นเวลานาน เช่น หลังตื่นนอน หรือภายหลังหยุดการเคลื่อนไหวข้อเป็นเวลานาน เช่น นั่งท่าเดียวนานๆ อาการจะเป็นในระยะเวลาสั้น ๆไม่กี่นาที (พบน้อยที่จะเป็นมากกว่า 15 นาที) ข้อฝืดแข็งเป็นอาการเกิดขึ้นชั่วคราวขยับข้อซัก 2-3 ครั้งก็ดีขึ้น เป็นอาการที่พบบ่อยในข้อช่วงล่างของลำตัวได้แก่ข้อเข่า ผู้ป่วยที่เป็นโรคข้อเข่าเสื่อมจะมีอาการข้อแข็งเวลาอยู่ในท่าหนึ่งท่าใด เป็นเวลานาน ๆ เช่น การนั่งรถ เวลาเดินทางไปไหน หรือนั่งอยู่ในท่าหนึ่งท่าใดเป็นเวลานานเกินไป พอจะก้าวเท้าลงจากรถ ไม่สามารถงอข้อเข่าได้ ทำให้ไม่สามารถก้าวเท้าได้ ต้องยืนอยู่กับที่สัก 1 – 2 นาที หรือต้องงอข้อเข่า 4 – 5 ที จึงจะสามารถเดินต่อไปได้
3. ข้อบวมหรือข้อโตขึ้น (Joint Enlargement) มักเป็นผลจากน้ำในข้อที่มีมากขึ้นในระยะหลังเป็นผลจากกระดูกงอกขอบข้อ เวลาคลำรู้สึกแข็ง บางรายที่มีเยื่อหุ้มข้อมีความหนาตัวขึ้น อาจมีความรู้สึกข้อหนาๆ หยุ่นๆ
4. ข้ออุ่น (Joint Warmth) กรณีที่มีการอักเสบของข้อ ข้อจะอุ่นมากกว่าปกติเล็กน้อยโดยเฉพาะเมื่อมีอาการเฉียบพลัน และมีน้ำ ในข้อ
5. การกดเจ็บที่ข้อ (Joint Tenderness) กรณีที่มีข้ออักเสบตรวจพบมีการกดเจ็บเจ็บปวดขณะเคลื่อนไหวข้อ หรือเวลากดกระดูกข้างข้อที่โตจะมีความรู้สึกเจ็บ การตรวจพบข้ออักเสบ เช่น บวม แดง ร้อน กดเจ็บพบได้ในผู้ป่วยโรคข้อเข่าเสื่อม
6. มีเสียงในข้อในขณะเคลื่อนไหว (Crepitus on Motion) เป็นผลจากกระดูกอ่อนผิวข้อไม่เรียบเสียดสีกัน บางคนที่ใช้ข้อเข่ามากจากอาชีพ หรือการเล่นกีฬาที่มีการใช้ข้อเข่ามากเกินไป หรือมีการบาดเจ็บของข้อเป็นระยะ ๆ อาจมาพบแพทย์ด้วยอาการมีเสียงในข้อขณะเคลื่อนไหวข้อ
7. พิสัยการเคลื่อนไหวข้อลดลง (Limitation of Movement) เนื่องจากผิวของข้อสองข้างไม่เหมาะสมกัน กระดูกงอกขอบข้อที่ยื่นออกมา ชิ้นของกระดูกอ่อนผิวข้อที่แตกออกมาขัดขวางการเคลื่อนไหวของข้อ และกล้ามเนื้อรอบข้อหดเกร็ง ระยะเริ่มแรกอาจยังไม่เสียพิสัยการเคลื่อนไหวของข้อ เมื่อเป็นมากขึ้นกระดูกงอกขอบข้อร่วมกับกระดูกอ่อนผิวข้อที่บางลงเป็นองค์ ประกอบสำคัญที่ทำให้พิสัยของการเคลื่อนไหวข้อลดลง ยิ่งเป็นมาก และเป็นมานานร่วมกับไม่ได้รับการรักษาอย่างถูกต้องทำให้เกิดการสูญเสียการทำ งานปกติ เช่น ไม่สามารถเคลื่อนไหวหรือเหยียดข้อเข่าให้ตรงได้ ข้อเข่าขัดขณะเดิน เหมือนมีอะไรมาขวางต้องสลัดเท้าแรง ๆ มีเสียงดังกร๊อบถึงจะเดินต่อไปได้ เกิดจากส่วนของกระดูกงอกขอบข้อมีการแตกและล่องลอยอยู่ในน้ำไขข้อ เมื่อลอยมาอยู่ในระหว่างผิวกระดูกอ่อนจะขัดขวางการเคลื่อนไหว
8. ข้อผิดรูปหรือพิการ (Joint Deformity) โรคข้อเข่าเสื่อมทำให้เกิดข้อเข่าโก่ง (Bowleg) คือ ข้อเข่าแยกห่างจากกัน เวลายืนจะเห็นไดชัดเจน ในบางรายข้อเข่าด้านหนึ่งเป็นมากกว่าอีกด้านหนึ่งจะทำ ให้ข้อเข่าข้างที่เป็นมากบิดเกออกไป ผู้ป่วยบางรายอาจจะมาด้วยลักษณะข้อเข่าเข้ามาชิดกัน ปลายเท้าบิดชี้ออก ที่เรียกว่าข้อเข่าฉิ่ง (Knock Knee) และพบลักษณะพิการแบบข้อเข่าโก่ง (Genu Varus) เป็นส่วนใหญ่ ส่วนน้อยพบเป็น ข้อเข่าฉิ่ง (Genu Valgus)
9. ความมั่นคงของข้อเสียไป (Joint Instability) กระดูกอ่อนผิวข้อบางลงทา ให้ความกระชับของข้อเสียไป ข้อโครงเครง บางคนบอกว่าข้อหลวม
10. การเดินผิดปกติ (Gait Disturbance) เดินกระเผลก ซึ่งเห็นได้ชัดเจนขึ้นถ้าเดินในพื้นที่ขรุขระหรือเดินขึ้นลงทางลาด
11. กล้ามเนื้อรอบข้อลีบเล็กลง (Muscle Atrophy) ในรายที่เป็นโรคข้อเข่าเสื่อม ผู้ป่วยไม่ใช้ข้อจากที่มีอาการปวดข้อทำ ให้กล้ามเนื้อรอบข้อลีบเล็กลง
การวินิจฉัยโรคข้อเข่าเสื่อมในผู้สูงอายุ
1. การซักประวัติ ประกอบด้วย อาการปวดเข่า ซึ่งอาจเป็นการปวดทั่วๆข้อบางครั้งการปวดอาจอยู่ลึกและสามารถกำหนดตำแหน่ง ที่แน่นอนได้ อาการปวดจะเกิดขึ้นขณะขยับข้อ เมื่อพักข้ออาการปวดจะน้อยลง อาการฝืดข้อตอนตื่นนอนตอนเช้าอาการปวดมากขึ้นเมื่อขยับข้อเพิ่มขึ้น นอกจากนี้การซักประวัติถึงระยะเวลาที่ปวดเข่าและการใช้ยาบรรเทาอาการปวด เพราะระยะเวลาที่ปวดเข่าจะบอกถึงความรุนแรงได้ เช่น ถ้าปวดมาเป็นระยะเวลานาน แสดงว่ากระดูกอ่อนผิวข้อถูกทำลายไปมากแล้ว หรือถ้าอาการปวดตลอดเวลา แม้กระทั่งเวลาพักข้อหรือเวลานอนแสดงว่าโรคข้อเข่าเสื่อมรุนแรงขึ้น เพื่อใช้ในการประเมินความรุนแรงของอาการปวดเข่า
2. การตรวจร่างกายบริเวณข้อเข่า เพื่อวินิจฉัยโรคข้อเข่าเสื่อมพบว่าเข่าเจ็บได้เล็กน้อย
โดยเฉพาะเวลาเคลื่อนไหวจะมีเสียงเสียดสีของกระดูกผิวข้อดังกรอบแกรบ (Crepitus) ข้อเข่าอาจจะบวมจากการมีน้ำในข้อหรือจากกระดูกงอก (Bony prominent) พิสัยในการเคลื่อนไหวข้อลดลงเหยียดได้ไม่สุด (Flexion contracture) ข้อเข่าอาจจะหลวม แต่ถ้าโรคลุกลามไปมากอาจเกิดการดึงรั้งและผิดรูป (Deformity) โดยเข่าโก่งออก หรือโก่งเข้าใน
• การดู (Inspection) เป็นการตรวจข้อเข่าโดยให้เริ่มจากท่ายืน และเดิน ซึ่งอาจพบขาโก่ง
(Genu valgum) การอักเสบบวม แดงของเข่า ดูลักษณะการลีบของกล้ามเนื้อและเนื้อเยื่อรอบข้อเข่า ข้อเข่าบวมแดงและผิดรูป (Swelling and deformity) ซึ่งบ่งชี้ถึงการใช้งานที่ลดลงหรือภาวะที่เป็นเรื้อรัง
• การคลำ จะต้องคลำทั้งหมด 5 ลักษณะดังนี้
1. การกดเจ็บของข้อ (Tenderness) ใช้ปลายนิ้วกดลงโดยรอบข้อตามแนวของข้อต่อ
เพื่อหาตำแหน่งที่เจ็บ
2. การตรวจเพื่อแยกความหนาของเยื่อหุ้มกระดูก (Synovial hypertrophy) โดยให้ผู้ป่วยนอนราบเหยียดเข่าออก ไม่ให้เกร็งข้อ คลำข้อเข่าโดยเริ่มที่ต้นขาเหนือลูกสะบ้า 10 เซนติเมตรหาขอบบนของช่องในข้อเข่า (Suprapatellar pouch) ซึ่งยื่นเป็นกระเปาะขึ้นบน คลำลงล่างมาที่ลูกสะบ้าทั้งด้านนอกและในลงมาที่ใต้ลูกสะบ้า ตรวจหาตำแหน่งที่มีอาการปวด บวม แดง ร้อนและกดเจ็บ จับคลำ และสังเกตความหนาของเยื่อบุข้อ โดยเฉพาะทางด้านในของช่องในข้อเข่า(Suprapatellar pouch) และรอยต่อระหว่างกระดูกหน้าแข็งและกระดูกต้นขา รวมทั้งคลำหาก้อนกระดูกที่ยื่นที่อาจพบภายในข้อ
3. การตรวจว่ามีน้ำในเยื่อหุ้มข้อ (Synovial fluid) โดยคลำการบวมตึงรอบข้อ ถ้ามีการบวมตึงตั้งแต่บริเวณเหนือกระดูกสะบ้าลงมาจนไม่เห็นร่อง 2 ข้างของลูกสะบ้าเป็นอาการบวมของข้อเนื่องจากเยื่อบุข้ออักเสบและมีน้ำในข้อ ในขณะที่อาการบวมตึงบริเวณด้านใดด้านหนึ่งของข้อมักแสดงถึงความผิดปกติของ โครงสร้างที่อยู่นอกข้อ เช่น การบวมของถุงน้ำอักเสบ (Bursitis) และคลำสำรวจการเปลี่ยนแปลงของกล้ามเนื้อควอดไดร์เซพ (Quadriceps) ลีบลงและไม่สามารถเหยียดเข่าให้ตรงได้วิธีการตรวจว่ามีสารน้ำในเยื่อหุ้มข้อ (Synovial fluid) ทำได้ 2 วิธี คือ
– การตรวจหาบอลลอตเมนท์ (Ballottement) ของข้อเข่า ให้ผู้สูงอายุนอนหงายเหยียดขาตรง ผู้ตรวจใช้ฝ่ามือซ้ายช่วยกดเบาๆที่ขอบบนของช่องในข้อเข่า (Suprapatellar pouch)เพื่อบีบดันน้ำที่อยู่ในกระเปาะให้ไหลลงมาอยู่ที่ข้อส่วนล่าง ใช้นิ้วหัวแม่มือและนิ้วชี้ของมือขวาคลำที่บริเวณด้านนอกและด้านในของลูก สะบ้า มือซ้ายกดและปล่อยขอบบนของช่องในข้อเข่า(Suprapatellar pouch) สลับกัน สังเกตแรงกระทบที่นิ้วหัวแม่มือและนิ้วชี้ตามจังหวะของแรงดันของน้ำในข้อที่ ถูกดันให้ไล่จากด้านบนและออกด้านข้าง
– การตรวจหาบัลไซน์หรือบัลล์ลูนไซน์ (Bulge sign / balloon sign) ถ้าน้ำในข้อมีไม่มาก (ประมาณ 4-8 ลบ.มม.) จะต้องอาศัยการตรวจบอลลูนไซน์ (Bulge sign / balloon sign)โดยเมื่อผู้ตรวจบีบกดบริเวณด้านใน (Medial side) จะเห็นแรงกระเพื่อมของน้ำที่ผิวด้านนอกของเข่า
– การตรวจการเสียดสี หรือเสียงกรุบกรับภายในข้อ (Crepitation / crepitus) ผู้ตรวจใช้ฝ่ามือข้างหนึ่งจับบริเวณด้านหน้าของข้อเข่าแล้วงอและเหยียดเข่า ถ้าได้ความรู้สึกของผิวข้อไม่เรียบหรือเสียดสีกันที่ฝ่ามือแสดงว่าอาจมีการ สูญเสียกระดูกอ่อนในข้อนั้น
– การตรวจหาความมั่นคงแข็งแรงของข้อ (Stability) ตรวจโดยจับยืดกระดูกส่วนต้นของข้อเข่าไว้ แล้วเคลื่อนหรือดึงกระดูกส่วนปลายของข้อเข่าในแนวหน้าหลังและด้านข้างสังเกต การณ์แยกห่างของกระดูกทั้ง 2 แสดงถึงความหลวม การหย่อนตัวของเส้นเอ็นหรือกล้ามเนื้อรอบข้อ
3. การตรวจในห้องปฏิบัติการ
3.1 การตรวจน้ำไขข้อ ส่วนใหญ่ไม่ผิดปกติ จำนวนเม็ดเลือดขาวในน้ำไขข้ออยู่ในเกณฑ์ปกติ (0 – 200/ลบ.มม.) หรือสูงกว่าปกติเล็กน้อยแต่ไม่เกิน 2,000/ลบ.มม. บางรายพบผลึกของซีพีพีดี (Calcium Pyrophosphate Dihydrate) หรือผลึกแคลเซี่ยม ฮัยดรอกซี่อะพาไทท์ (Calcium Hydroxyapatite)
3.2 การตรวจด้วยกล้องส่องข้อ สามารถตรวจพบกระดูกอ่อนผิวข้อที่เปลี่ยนแปลงไปได้ตั้งแต่เนิ่น ๆ แต่ความผิดปกติและอาการปวดข้ออาจเกิดจากสาเหตุอื่น ดังนั้นการวินิจฉัยโรคด้วยกล้องส่องข้อ ต้องแปรผลด้วยความระมัดระวัง
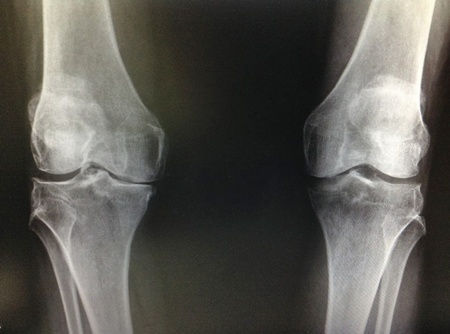
3.3 การตรวจทางรังสีวิทยา เป็นการตรวจเพื่อช่วยแพทย์ในการวินิจฉัยโรคข้อเข่าเสื่อม โดยถ่ายภาพเอกซเรย์ในท่ายืน ซึ่งภาพถ่ายจะแสดงว่ามีช่องข้อเข่าแคบลงเนื่องจากกระดูกอ่อนที่ผิวข้อถูก ทำลายไปเห็นกระดูกงอกที่ขอบข้อ (Osteophytes) ภาพเงากระดูกใต้กระดูกอ่อนเข้มขึ้น(Subchondral bone sclerosis) เนื่องจากมีการสร้างกระดูกขึ้นใหม่ ในรายที่เป็นมากภาพผิวข้อจะขรุขระ พบมีการทำลายกระดูกอ่อนผิวข้อเข้าไปจนถึงกระดูกแข็ง หรือเห็นถุงน้ำในกระดูกใต้กระดูกผิวข้อ อาจเห็นเศษกระดุกเคลื่อนในข้อ (Loose bony)
การรักษาโรคข้อเข่าเสื่อม
การรักษาโดยยา
1. พิจารณายาพาราเซตตามอลชนิดรับประทาน โดยให้ขนาด 500 มิลลิกรัม 1-2 เม็ด
ซ้ำทุก 6 ชั่วโมง ไม่ควรเกิน 8 เม็ด/วัน และไม่ควรรับประทานติดต่อกันทุกวันนานๆ อาจมีผลเสียต่อตับและไตได้
2. ยาทาเฉพาะที่ประเภทกลุ่มยาต้านการอักเสบที่ไม่ใช่สเตียรอยด์ (NSAIDs) ยาประเภทนี้มีผลดีพอควรและปลอดภัย พิจารณาให้ยาทาเป็นยาเสริมตัวอื่นหรือให้เดี่ยวๆในกรณีที่กินยาไม่ได้ผลและ ไม่ต้องการยาฉีด เช่น ยา Capsaicin เป็นยาที่ใช้ในการรักษาโรคข้อเข่าสื่อม ทำมาจาก Capsicum
3. กลุ่มยาต้านการอักเสบที่ไม่ใช่สเตียรอยด์ (NSAIDs) ให้เมื่อผู้ป่วยไม่ตอบสนองต่อยาพาราเซตตามอล ในผู้ป่วยที่มีความเสี่ยงต่อระบบทางเดินอาหารให้พิจารณากลุ่มยาต้านการ อักเสบที่ไม่ใช่สเตียรอยด์ (NSAIDs) ร่วมกับสารป้องกันกระเพาะอาหาร (Gastroprotective agents) กลไกการออกฤทธิ์ของกลุ่มยาต้านการอักเสบที่ไม่ใช่สเตียรอยด์ (NSAIDs) คือ
– บรรเทาอาการอักเสบ (Anti-inflammation) โดยยามีฤทธิ์ยับยั้งการสร้างโปรสตาแกลนดินทำให้ลดการอักเสบ
– บรรเทาปวด (Analgesia) โดยกลุ่มยาต้านการอักเสบที่ไม่ใช่สเตียรอยด์ (NSAIDs) มีฤทธิ์ยับยั้งการสร้างโปรสตาแกลนดินจึงบรรเทาปวดได้
การ ที่กลุ่มยาต้านการอักเสบที่ไม่ใช่สเตียรอยด์ (NSAIDs) ลดการอักเสบได้ช่วยส่งผลในการบรรเทาความเจ็บปวดด้วย แต่กลุ่มยาต้านการอักเสบที่ไม่ใช่สเตียรอยด์ (NSAIDs) มีผลทำให้เกิดอาการไม่พึงประสงค์ต่อระบบทางเดินอาหารจาก 1) ผลเฉพาะที่ของยา(Local effect) ต่อเยื่อบุกระเพาะอาหาร ทำให้เกิดกรดเฉพาะที่(Gastric acid-mediated topical effect) 2) ผลจากการที่กลุ่มยาต้านการอักเสบที่ไม่ใช่สเตียรอยด์ (NSAIDs) ยับยั้งการสังเคราะห์เอนไซม์โปรสตาแกลนดินซึ่งมีคุณสมบัติปกป้องเยื่อบุทาง เดินอาหาร(Mucosal defensive) มีผลต่อการควบคุมการไหลเวียนของเลือดที่ไปเลี้ยงเยื่อบุเซล (Gastric mucosal blood flow) และทำให้เกิดการลดลงของเมือกเยื่อบุเซลซึ่งเป็นปัจจัยหลักทำให้เกิดแผลและ เลือดออกในระบบทางเดินอาหาร
4. การรักษาโดยการฉีดยาเข้าช่องข้อ (Intra-Articular Therapy)
– การฉีดคอร์ติโคสเตียรอยด์เข้าข้อ มีประโยชน์ถ้ามีหลักฐานของข้ออักเสบ มักทำร่วมกับการรักษาที่ไม่ใช้ยา หลังฉีดยาเข้าข้อแล้วควรพักข้อ 1 – 2 วัน ก่อนฉีดยาควรดูดน้าไขข้อออกก่อน ไม่ควรฉีดมากว่า 4 ครั้ง/ปี ภาวะแทรกซ้อนของการฉีดยาเข้าข้อ เช่น Depocorticosteroids เป็นผลึกทา ให้เกิดเยื่อบุข้ออักเสบได้ช่วงสั้น ๆ และโรคกำเริบได้ การฉีดยาเข้าข้อทำให้ Cartilage Catabolism ช้าลง แต่ในระยะยาวอาจมีผลเสียจาการลดปวดทำให้ผู้ป่วยใช้ข้อมากขึ้น ทำให้เป็นโรคข้อเข่าเสื่อมมากขึ้น
– Antispasmodics อาการปวดกล้ามเนื้อดีขึ้นได้โดยการใช้ยา Antispasmodics หรือยาฉีดเข้าตา แหน่งปวด ร่วมกับ Depocorticosteroid การใช้ยารับประทานเพื่อลดปวดจากกล้ามเนื้อเกร็งตัวยังไม่มีหลักฐานแน่ชัด
– ยาปรับเปลี่ยนการดาเนินของโรคข้อเสื่อม (Disease Modifying Osteoarthritis Drug หรือ DMOAD) สามารถชะลอไม่ให้โรคดา เนินต่อไปหรือทำให้ร่างกายมีการซ่อมแซมกระดูกอ่อนผิวข้อให้กลับสู่ปกติ และสามารถชะลอไม่ให้เป็นโรคข้อเสื่อม หรือทำให้โครงสร้างที่เปลี่ยนไปทั้งหมดหรือบางส่วนของกระดูกและกระดูกอ่อน ผิวข้อในโรคข้อเสื่อมกลับมาสู่โครงสร้างปกติ ยากลุ่มนี้มีประโยชน์ในระยะยาว ได้แก่ กรดฮัยยาลูโรนิค, กลูโคสามีนซัลเฟท และคอนโดรอีติน ซัลเฟท เป็นต้น
การรักษาโดยการผ่าตัด
1. การผ่าตัดจัดแนวกระดูกขาใหม่ (Realignment Osteotomy) หมายถึง การผ่าตัดกระดูกรอบ ๆ ข้อ เพื่อจัดแนวขาใหม่ ทา ให้เกิดการย้ายแนวแรง (Mechanical Axis) ซึ่งเคย
ผ่านข้อส่วนที่เสื่อมไปสู่ข้อส่วนที่ดี ช่วยลดน้า หนัก แล มีการกระจายน้า หนักจากข้อที่เสื่อมไปยังผิวข้อที่ดี (Unload Degenerative Compartment) ทำให้เกิดการซ่อมแซมกระดูกอ่อนผิวข้อ (Articular Cartilage Regeneration) ส่วนที่เสื่อมไปแล้ว ช่วยเพ่มิ อายุการใช้งานก่อนที่จะต้องเปลี่ยนข้อเทียม
2. การผ่าตัดเปลี่ยนข้อเทียมเพียงส่วนเดียว (Unicompartment KneeArthroplasty : UKA) หมายถึง การผ่าตัดเปลี่ยนข้อเทียมเพียงส่วนในส่วนหนึ่งของข้อ ส่วนใหญ่มักทา ใสส่วน Medial Compartment การผ่าตัดชนิดนี้เป็นทางเลือกในผู้ป่วยโรคข้อเข่าเสื่อมที่อายุไม่มากนัก และมีโรคขอเข่าเสื่อมมากเพียงด้านเดียว
3. การผ่าตัดเปลยี่นข้อเข่าเทียมทั้งหมด (Total Knee Arthroplasty : TKA) เหมาะกับผู้สูงอายุที่มีอาการปวดข้อเข่ามากและสูญเสียความสามารถในการใช้ ชีวิตประจาวันอย่างปกติ แม้จะได้รับการรักษาด้วยวิธีอนุรักษ์ โดยทั่วไปนิยมทา ในผู้ทีมีอายุมากว่า 60 ปี มีข้อผิดรูปมาก มีการเดินผิดปกติ ปวดข้อเข่ามาก แม้จะได้รับการรักษาด้วยวิธีอนุรักษ์ และสูญเสียความสามารถในการใช้ชีวิตประวัน ส่วนข้อบ่งชี้รอง ประกอบด้วยมีความพิการผิดรูปมาก เช่นมีข้อเข่าโก่ง (Bow Leg) หรือข้อเข่าฉิ่ง (Knock Knee) หรือมีข้อติดผิดรูปในท่างอ (Flexion Contracture)
นวัตกรรมการรักษาอื่นๆ
1. การรักษาผิวข้อเข่าเสื่อมบางส่วน (Cartilage Repairing Treatment) เป็นการรักษา เพื่อรักษาผิวข้อเข่าเสื่อมให้ใช้งานต่อไปได้
2. การย้ายที่ผิวกระดูกอ่อน (Mosaicplasty) คือการย้ายผิวกระดูกอ่อนของเข่าผู้ป่วยเองจากตาแหน่งที่ไม่ได้ใช้ประโยชน์ โดยเฉพาะบริเวณที่ไม่ได้ใช้ในการลงน้าหนักมาทดแทนผิวกระดูกอ่อนข้อเข่าที่ เสียหาย เพื่อให้ทา หน้าที่ทดแทนผิวข้อเข่าทีเสียไป
3. การปลูกถ่ายเซลล์กระดุกอ่อน (Autologus Chondroyte Transplantation)เป็นเทคนิคที่มีเพิ่งนา มารักษาปัญหาการที่สูญเสียกระดูกอ่อนที่ถูกทา ลาย และการสูญเสียกระดูกผิวข้ออ่อนบางส่วนที่ถูกทำลาย
แนวทางปฏิบัติสำหรับผู้ป่วย
1. การให้ความรู้แก่ผู้สูงอายุและครอบครัวเรื่องข้อเข่าเสื่อม การดำเนินของโรคและการ
ลดปัจจัยต่างๆ เพื่อลดความเจ็บปวดและเพิ่มทักษะการอยู่ร่วมกับโรค การให้ความรู้เป็นแบบ
เฉพาะตัวหรือเป็นกลุ่มย่อย (Group education) โดยเฉพาะเรื่อง ปัจจัยเสี่ยงในการเพิ่มความรุนแรงของโรค ได้แก่ ความอ้วน อาชีพ อุบัติเหตุ การใช้งานของข้อผิดวิธี การดำเนินของโรค
2. การออกกำลังกายและการบริหารกล้ามเนื้อข้อเข่า เป็นที่ยอมรับอย่างกว้างขวางแล้ว
ว่า การออกกำลังกายที่ได้ผลดีสำหรับผู้ป่วยข้อเข่าเสื่อม มีหลักฐานสนับสนุนที่เชื่อถือได้ถึง
ประสิทธิภาพของการออกกำลังกายในการลดอาการปวด รวมทั้งเพิ่มความสามารถในการใช้งานข้อเข่า การออกกำลังกายที่เหมาะสมจะต้องเป็นไปเพื่อความแข็งแรงให้กล้ามเนื้อรอบเข่า ซึ่งเป็นข้อสรุปที่ได้จากการทบทวนงานวิจัยกึ่งทดลองทั้งหมด จากการศึกษาเรื่อง ประสิทธิผลของ
โปรแกรมสุขศึกษาในการดูแลตนเองของผู้ป่วยโรคข้อเข่าเสื่อมที่โรงพยาบาลพระ มงกุฎเกล้าพบว่าเมื่อมีการบริหารกล้ามเนื้อต้นขาอย่างสม่ำเสมอและหลีกเลี่ยง ท่าทางที่เพิ่มแรงกดต่อข้อเข่า กลุ่มทดลองจะมีระดับความเจ็บปวดข้อเข่าลดลงอย่างมีนัยสำคัญทางสถิติ
3. การใช้อุปกรณ์เครื่องช่วยต่างๆโดยพิจารณาตามความรุนแรงของโรค และภาวะผู้ป่วย
เช่น การใช้ไม้เท้าหรือร่มเพื่อช่วยแบ่งเบาแรงกระทำต่อข้อเข่าโดยประมาณร้อยละ 25 ของน้ำหนักตัว ในกรณีที่ปวดมากถือไม้เท้าหรือร่มในมือด้านตรงข้ามกับข้างที่ปวดการเสริม รองเท้าเป็นลิ่มทางด้านนอก (Heel wedging) ในผู้ที่เริ่มมีขาโก่งน้อยๆ โดยมีรายงานว่าได้ผลดีต่อข้อเข่า การใช้สนับเข่าช่วยเพิ่มประสาทสัมผัส เสริมความมั่นคงข้อเข่ารวมทั้งลดอาการปวดข้อเข่า
4. การลดน้ำหนัก มีรายงานการวิจัยจำนวนมากยืนยันผลการลดน้ำหนักว่าสามารถลดความเจ็บปวดและ เพิ่มการใช้งานของเข่าในคนสูงอายุ การลดน้ำหนัก การควบคุมน้ำหนัก จากการสังเคราะห์งานวิจัยที่เกี่ยวข้องซึ่งโดยมากเป็นงานวิจัยกึ่งทดลองพบ ว่าน้ำหนักที่มากเกินไปจะกระตุ้นการเสื่อมของข้อเข่าโดยตรงการตรวจสอบว่า น้ำหนักอยู่ในเกณฑ์ตามอายุหรือไม่ให้ใช้ค่าดัชนีมวลกาย (Body mass index) หาได้จากน้ำหนักตัวหน่วยกิโลกรัมหารด้วยส่วนสูงในหน่วยเมตรยกกำลังสอง ปกติไม่ควรเกิน 25 หากค่าดัชนีมวลกาย (Body mass index) เกิน จัดว่าอ้วน
5. การประคบสมุนไพร เพื่อลดอาการปวดเข่า จากการทบทวนเอกสาร ตำรา และงานวิจัยพบว่า ตัวยาสมุนไพรและน้ำมันหอมระเหยมีคุณสมบัติในการลดอาการปวดและการอักเสบได้ โดย การประคบด้วยลูกประคบสมุนไพร จัดเป็นการประคบด้วยความร้อนตื้นแบบชื้น เมื่อสมุนไพรถูกความร้อน ตัวยาและน้ำมันหอมระเหยจะออกจากตัวสมุนไพรแล้วสามารถซึมผ่านชั้นไขมันผิว หนังได้ โดยเฉพาะเมื่อระยะสัมผัสนานประมาณ 20-60 นาที น้ำมันหอมระเหยจะซึมผ่านผิวหนังเข้าสู่ระบบการไหลเวียนของเลือดและน้ำเหลือง ต่อมเหงื่อเนื้อเยื่อ คอลลาเจนและเกิดการหมุนเวียนทั่วร่างกาย จากงานวิจัย เรื่องผลการประคบความร้อนด้วยสมุนไพรต่ออาการปวดข้อ ข้อฝืดและความยากลำบากในการทำกิจกรรมในผู้ป่วยโรคข้อเข่าเสื่อมพบว่า ภายหลังได้รับการประคบร้อนด้วยสมุนไพร กลุ่มตัวอย่างมีอาการปวดข้อ ข้อฝืดและความยากลำบากในการทำกิจกรรมน้อยกว่าก่อนได้รับการได้รับการประคบ ร้อนด้วยสมุนไพร

